子どもの生活習慣病、小児メタボリックシンドロームの基準や予防策など
更新日:2017年09月09日

生活習慣病や、メタボリックシンドロームは、かつて成人病と言われていたこともあり、大人がかかる病気だと認識されている方も多いと思います。しかし、実は最近は成人だけでなく、子どもにも増加していて、生活習慣の変化などが要因となっています。
子どもの頃に肥満であったりメタボであったりすると、動脈硬化が着実に進み、成人してから脳卒中、心筋梗塞、認知症などの動脈硬化性疾患になる可能性が高くなってしまいます。
子どもの頃から適正な生活習慣を身につけることが大切です。子どもの生活習慣病、小児メタボリックシンドロームについて、予防策などの重要な事項をまとめましたので、参考にしてください。
目次
生活習慣病について

生活習慣病とは、偏食、運動不足、喫煙、ストレスなどの生活習慣が原因となって、発症する病気のことです。
生活習慣病の代表的なものとして、高血圧、脂質異常症、糖尿病、肥満などがあり、これらは心臓病や脳血管疾患などの命に関わる病気の原因となります。
これらの生活習慣病は、自覚症状がないまま進行してしまうことが多く、特に、高血圧や脂質異常症、糖尿病などにより血管が硬く細くなり、動脈硬化が起こることで、心筋梗塞、狭心症、脳卒中などの重篤な病気を引き起こす可能性が高くなります。
生活習慣病は成人してから気をつければいいと思いがちですが、子どもの頃から生活習慣を気にかけていかないと、生活習慣病の原因となる危険な要素を体内にため込んでしまいます。また、子どものうちから生活習慣病が発病することもありますので、早期に予防していくことが大切です。
子どもの生活習慣病の状況
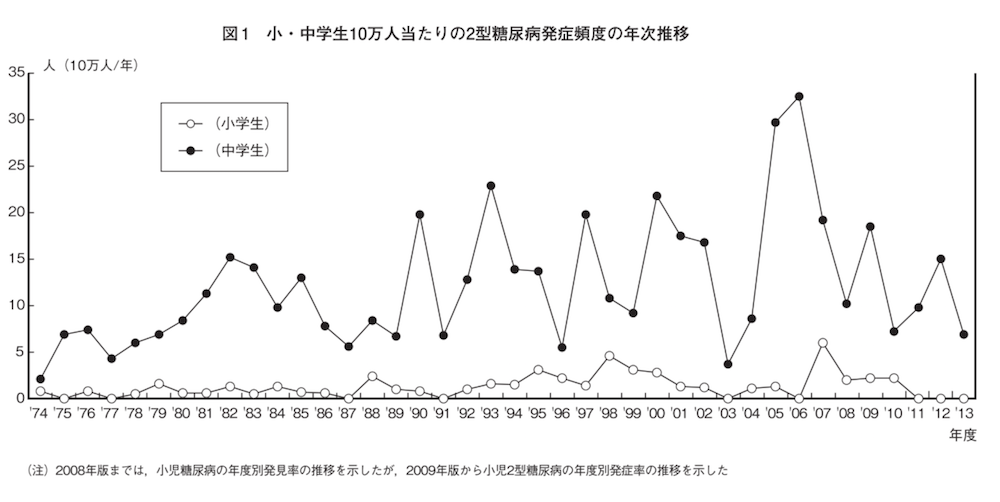
これまでは、生活習慣病は成人になってから発症するものと考えられてきましたが、近年では子どもの間でも増加傾向にあります。
図は「小児2型糖尿病」の発症頻度になります。小児2型糖尿病のおよそ半数はメタボリックシンドロームに該当します。
糖尿病のタイプについて

糖尿病は大きく分けて、1型糖尿病と2型糖尿病の2つがあります。
1型糖尿病は、大部分が免疫機能の異常によって発病し、インスリンの分泌がなくなってしまうタイプの糖尿病です。インスリンは脾臓にあるランゲルハンス島β細胞が作っていますが、これを自己免疫が破壊してしまうのです。このタイプの糖尿病は非常に少なく、1年間に10万人あたり1~2人に発病する程度です。
2型糖尿病は、遺伝的な要素と生活習慣によって発病するタイプです。インスリン分泌が全く途絶えるのではなく、分泌量の減少やインスリン抵抗性によって血糖値が上がります。食事・運動療法が治療の基本です。
近年では、内臓脂肪蓄積や、空腹時血糖や血中脂質(HDLコレステロールと中性脂肪)などの生活習慣病における危険因子が、小・中学生とも毎年上昇しています。このことに伴い子どもの肥満も増加し、深刻な問題となっています。
こういったことから、現在では新たに小児期メタボリックシンドロームの診断基準が設けられました。子どものうちから、メタボリックシンドロームに注意を払い、早期発見・早期予防に向けた取組みが行われています。
子どもの肥満・メタボリックシンドロームについて

子どものうちに肥満であった場合、その70%程度が成人の肥満に移行すると考えられます。また、肥満の程度が高い(太っている)場合は、高血圧・糖尿病・脂質異常症などの生活習慣病となる可能性が高くなりますので、子どもの頃からの肥満対策が大切です。
子どもの肥満度の目安としては、次の式によって肥満度を計算することができます。年齢別の身長と体重によって肥満度を計算します。(標準体重は下の表を使用して確認してください。)
肥満度(%) = (実測体重 – 標準体重)÷ 標準体重 × 100
この計算式による計算の結果、幼児(1歳半くらい~小学校入学前)では、以下のようになります。
計算結果の目安
- 肥満度15%以上が肥満児
- 学童期以降(小学校入学以降)では20~30%が軽度肥満
- 30~50%が中度肥満
- 50%以上が高度肥満
厚生労働省の研究班によると、子どもでも肥満度が高いと、中性脂肪、血圧、血糖などが上昇し、HDLコレステロール値(善玉コレステロール)の低下が見られ、メタボリックシンドロームを発症している可能性が高いことが分かってきています。
こういった状況から、従来の小児肥満の肥満度測定とは別に、厚生労働省の研究班によって2年間の研究をもとに「小児期メタボリックシンドローム」の診断基準が作られました。
その診断基準は以下のとおりです。
小児期メタボリックシンドロームの診断基準(6~15歳)
ウエスト周囲径
- 中学生80cm以上/小学生75cm以上 または
- ウエスト周囲径(cm) ÷ 身長(cm) = 0.5以上
選択項目(下記項目のうち2項目以上に該当する)
- トリグリセライド(中性脂肪): 120mg/dl以上
- HDLコレステロール: 40mg/dl未満
- 収縮期(最大)血圧: 125mmHg以上
- 拡張期(最小)血圧: 70mmHg以上
- 空腹時血糖: 100mg/dl以上
子どもの生活習慣病の予防について

小児メタボリックシンドロームを促進させるものには、次のようなものがあります。
- 朝食を食べない。
- 夕食時間、就寝時間が遅い。
- 睡眠時間が短い。(3歳児で睡眠時間が9時間未満の子は11時間以上寝た子の1.6倍も肥満リスクが高まるとの調査があります)
- スナック菓子を多く食べる。
- 部屋にこもって長い時間ゲームをする。
こういった生活状況を改善しなければなりません。
家庭で気をつけるべき生活習慣

子どものメタボ要因に気をつけるだけでなく、家庭全体の習慣も見直すことが大切です。両親がメタボリックシンドロームだと、子どもも同じようにメタボになってしまいます。
家庭全体がメタボ傾向にある場合は、次のような生活習慣になっていないか確認してみましょう。
- 移動は車が基本で、歩くことが少なく運動習慣がない。
- 食事は洋食が多い。(基本的に和食よりも脂肪分が多くなってきます。)
- 間食が多い。
- ソファや床に寝っ転がっている
こういった習慣を少しずつ改善していくことが大切です。
朝食をパンからお米に変えるだけでも、大きな違いになります。パンにはマーガリンやジャム、チーズを使うことが多くなるので、カロリーや脂肪分が多くなってしまいます。また、糖分の吸収が速く血糖値の変化が大きくなりますので、より血管への負担が大きい可能性があります。
また、最近ではお母さんが働いている家庭も多く、夕食を食べる前に子どもさんがお腹をすかせてしまい、菓子パンなどを食べさせているという家庭もあると思います。
菓子パンは比較的安く買えるものが多くありますが、カロリーが高く肥満になりやすいのですので、摂取し過ぎないように気をつけなければいけません。
低出生体重児のメタボリスク
子どもの誕生時の出生体重が低い場合、成人になってからメタボリックシンドロームとなる危険性が高くなることがわかっています。
近年では、ダイエット志向の高まりから、妊娠中に過度に体重を気にすることによって、胎児に十分な栄養を与えられず、2,500g未満の新生児(「低出生体重児」といいます)が出生することが増えています。
低出生体重児は、成人してから高血圧、糖尿病、脂質異常症などの病気になる可能性が高いという研究結果があります。そのため、妊娠中、妊娠前から低出生体重児出産のリスクを防ぐ生活習慣をもつことが重要です。
やせた女性と肥満の女性
近年の20~30代の女性は、非常に体重が低くなっています。体重が少ない女性(BMI18.5未満)が妊娠すると、胎児に必要な栄養状態を維持することが難しく、低出生体重児が生まれる可能性があります。
逆に肥満の女性(BMI25.0以上)の場合は、妊娠糖尿病、妊娠高血圧症候群を発症するリスクが高まり、低出生体重児を出産する可能性が高くなります。
こういったことから、出産する予定のある女性は、妊娠前から適正な生活習慣を身につけて、生まれてくる子どものメタボリックシンドロームを防ぐことが大切です。
妊娠糖尿病について

妊娠糖尿病は、妊娠中にはじめて発見された糖代謝異常のことをいいます。(妊娠前からの糖尿病や、妊娠中に診断された「明らかな糖尿病」は含みません。)
妊娠糖尿病になると、お母さんや赤ちゃんに様々な障害が起こります。主な障害の内容は次のようになります。
お母さんに対する障害
妊娠高血圧症候群、羊水量の異常、肩甲難産(母親の肥満や、糖尿病合併症にともなう巨大児でうまく分娩できない)など。
赤ちゃんに対する障害
流産、奇形、巨大児、心臓の肥大、低血糖、多血症、電解質異常、黄疸、胎児死亡など。
また、妊娠糖尿病となった人、その赤ちゃんについては、その後メタボリックシンドロームや糖尿病になりやすい傾向にありますので、出産後も定期的な検診が必要となります。医師と相談しながら、糖尿病の知識をもって生活習慣を見直すことが大切です。
看護師からのアドバイス
お子さんのメタボリック解消には、大人も一緒に生活を改善する必要があります。まずは朝食をパンからお米に変えるだけでも大きな効果があります。
おやつはスナック菓子や菓子パンより、おやつ本来の目的である必要なカロリーを補うことに重きをおき、焼きおにぎりなどを取り入れるとよいですね。
また、一緒に歩いて買い物に行くなど、身近な生活行動から運動を初めてみてはいかがでしょう。
まとめ
- 生活習慣病の代表的なものとして、高血圧、脂質異常症、糖尿病、肥満、これらはさらには心筋梗塞、狭心症、脳卒中などの重篤な病気の原因になります。
- 高血圧や脂質異常症、糖尿病などにより、動脈硬化になってしまうと、心筋梗塞や脳卒中などの重篤な病気が発症させてしまいます。
- 糖尿病などが発症していなくても、複数の病気の因子が合併して進行しているような状態をメタボリックシンドロームといいます。
- 生活習慣病は成人になってから発症するものでしたが、近年では生活習慣病そのものが、子どもの間に急増してきています。中でも、「小児2型糖尿病」は増加傾向にあります。
- 子どものうちに肥満となった場合、その70%程度が成人の肥満に移行すると考えられます。
- 子どもの肥満が深刻化したことから、新たに小児期メタボリックシンドロームの診断基準が設けられました。
- 子どもの生活習慣病を予防するには、小児メタボリックシンドロームの対策が必要になります。子どもの頃からメタボリックシンドロームを予防するための生活習慣が求められます。
- 子どもの出生時の体重が低い場合、成人になってからメタボリックシンドロームとなる危険性が高くなるといわれています。そのため妊娠中また妊娠前から低出生体重児出産のリスクを防ぐ生活習慣が大切です。
- 妊娠中の糖代謝異常を妊娠糖尿病といい、場合によっては、妊婦さんと子どもに重大な障害を与える可能性があります。